Brasil sem comando: especialistas apontam erros e desafios que agravam crise de saúde
Governo
Falta de articulação entre os três níveis de poder, instabilidade política e carência orçamentária são alguns destaques.
Especialistas que se debruçam sobre o tema da saúde no Brasil apontam que o país tem enfrentado uma série de barreiras que travam a condução da crise gerada pela pandemia e tornam mais árdua a vida dos profissionais e gestores de saúde e da população que deles precisa. O sanitarista Rubens Bias, do Centro Brasileiro de Estudos de Saúde – Cebes, destaca como exemplo a falta de uma sólida articulação entre os três níveis de atenção à saúde – municipal, estadual e federal.
Bias ressalta que o país conta com a atuação histórica da Comissão Intergestores Tripartite – CIT, instância ligada ao Sistema Único de Saúde – SUS que é composta pelas três esferas de poder e visa ao gerenciamento conjunto das políticas públicas na área.
“Esse modelo é utilizado em diversos momentos e é uma das coisas mais interessantes que funcionam na arquitetura do SUS. Seria fundamental que, neste momento, a gente tivesse uma articulação entre os três níveis, e o que a gente observa é o Ministério da Saúde abrindo mão dessa articulação”, afirma Bias.
O sanitarista destaca que a falta de atuação coordenada se reflete materialmente em diferentes frentes. Ele menciona como exemplo a exclusão de representantes das outras esferas de poder em capítulos emblemáticos da crise. Um desses momentos se deu quando o agora ex-ministro da Saúde Nelson Teich tomou posse, em meados de abril. Na ocasião, integrantes do Conselho Nacional de Secretários de Saúde – Conass e do Conselho Nacional de Secretarias Municipais de Saúde – Conasems chegaram a ser barrados e não puderam acompanhar a cerimônia.
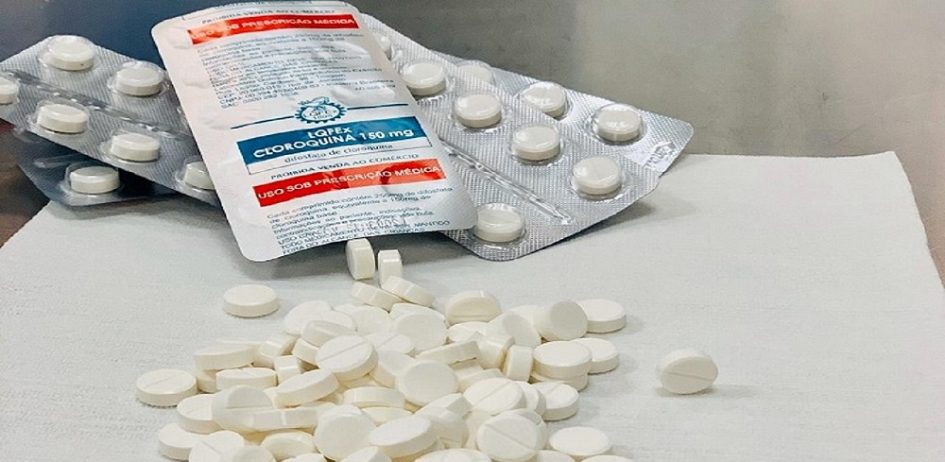
A falta de interação harmônica entre gestores também se expressa no uso da cloroquina. As controversas diretrizes que passaram a ser adotadas pelo governo federal desde a última quarta-feira, 20, para a adoção do medicamento encontram resistência entre secretários de Saúde de estados e municípios. “Vários deles anunciaram que não vão seguir essas novas recomendações. Então, tem algo errado aí, claro. As coisas não estão ocorrendo da forma como deveriam”, frisa Bias, ao mencionar a ausência de movimentos conjuntos no SUS.
UTIs – Outro problema apontado pelo sanitarista na gestão da crise atual é a falta de organização de uma fila única para a ocupação das Unidades de Tratamento Intensivo – UTIs. A medida não é obrigatória, mas está prevista na Lei Orgânica da Saúde (Lei 8.080/1990) como uma possibilidade para situações de estado de calamidade pública e afins, como ocorre atualmente.
O gerenciamento dos leitos destinados a pacientes com Covid-19 se tornou uma das maiores problemáticas que circundam a pandemia porque o país tem alta demanda e amarga atualmente baixa disponibilidade em alguns lugares.
Um levantamento feito pela Agência Pública com base em dados oficiais das secretarias de Saúde de estados e municípios mostra que, nos últimos dias, em pelo menos cinco estados – Roraima, Amazonas, Acre, Pernambuco e Ceará – os leitos públicos atingiram mais de 90% da sua capacidade. E, em alguns pontos do país, a comparação com a disponibilidade da rede privada se torna inevitável: no Rio Grande do Norte, por exemplo, 77% das UTIs públicas estão ocupadas, ao mesmo tempo em que, na rede privada, a taxa fica em 53,73%. O Estado tem apenas 14,2% da população com acesso a plano de saúde, por exemplo.
Garantir um acesso democrático dos pacientes ao serviço de UTI em caso de necessidade se tornou um desafio potencialmente maior. Bias ressalta que o problema acaba resultando em questões de classe social: “Temos relatos de situações em Manaus, por exemplo, em que o paciente que pode pagar por um leito faz depósito de R$ 100 mil de caução pra entrar no leito [privado]. Os hospitais particulares têm suas UTIs, claro, e as pessoas podem pagar por isso, mas aí você tem distorções de mercado de prioridade pra quem pode pagar esse valor por um leito ou que pode pagar, por exemplo, por um helicóptero no Pará [com UTIs aéreas para deslocamento do paciente]. Quem pode pagar isso tem acesso ao cuidado médico e quem não tem vai ter que se recuperar sem esse tipo de assistência ou mesmo morrer”.
Para o especialista, o problema carece de participação mais efetiva do governo federal. “Assim como a gente poderia ter uma atuação mais proativa do Ministério da Saúde para direcionar insumos e produtos pros locais que mais precisam, poderíamos ter uma coordenação melhor da disponibilidade de leitos, mas aí fica cada estado e município tendo que se virar, e a gente não vê nenhuma ação do governo federal, que é o ente que teria maior capacidade de agir pra contornar o problema. O que se entende é que existe um projeto de abrir mão dessa coordenação”, avalia Bias.
Troca-troca: a instabilidade como política – Especialistas ouvidos pelo Brasil de Fato demonstram preocupação ainda com a instabilidade política na condução da crise. Como destaque, eles mencionam o troca-troca de ministros no Ministério da Saúde. No final de abril, o oncologista e empresário Nelson Teich deixou o cargo após menos de um mês na função, que, antes, teve o também médico Henrique Mandetta. Este último comandou a pasta por 15 meses. Os dois saíram após divergências com o presidente Jair Bolsonaro em temas como, por exemplo, o do uso da cloroquina, que é questionado por autoridades de saúde e defendido pelo chefe do Executivo.
“A troca de ministro mostra falta de visão sobre o papel que o Ministério da Saúde tem neste exato momento, porque uma coisa é criar um comitê de operações emergenciais, um COE, sobre epidemia, por exemplo, e outra coisa é ter o COE ligado, de certa forma, à Casa Civil, ao Palácio do Planalto”, afirma Moyses Toniolo, da mesa diretora do Conselho Nacional de Saúde – CNS.
Os especialistas apontam que a inconstância tem eco nas políticas de saúde, agravando o problema de desarticulação das medidas a serem tomadas diante da crise. Também prejudica a execução das políticas de outras subáreas, como promoção da saúde, prevenção de doenças e agravos, ações de vigilância sanitária e epidemiológica.
“Quando acontece isso, os profissionais não conseguem responder às necessidades como deveriam. O Brasil tem um sistema de saúde que é exemplar, referência pro mundo, mas eles não conseguem responder às necessidades porque estão descoordenados, desorientados pela instabilidade política e pela incapacidade do governo federal de permitir uma gestão adequada dessa crise”, analisa a pesquisadora da Universidade de Campinas – Unicamp Grazielle David, mestre em saúde coletiva.
O conselheiro Moyses Toniolo levanta ainda a preocupação com a presença de militares na pasta da Saúde. O Ministério conta atualmente com mais de 20 egressos das Forças Armadas ocupando funções de estratégia, logística e comando, a maioria deles sem experiência com os temas que compõem a finalidade da pasta, que são as políticas de saúde.
“Isso é muito grave. Isso pode indicar quem em pouco tempo, qualquer medida progressista e qualquer medida necessária e com base em evidência científica possa ser censurada ou sequer aprovada por parte de pessoas que estão dentro do ministério, porque, neste momento, a pauta terraplanista se sobrepõe às evidências científicas. Isso é muito preocupante”, sublinha Toniolo.
Orçamento – As dificuldades orçamentárias também compõem as preocupações de entidades e especialistas que acompanham a atuação dos governos diante da pandemia. Grazielle David aponta que, desde o início do governo Bolsonaro, a dinâmica de gestão adotada tem feito com que o Ministério da Economia asfixie o MS naquilo que se refere ao planejamento de políticas setoriais. A pesquisadora afirma que a pasta estaria, com isso, perdendo a capacidade de planejar as próprias políticas.
“Isso já acontecia em outros governos. Sempre foi o Ministério da Economia quem fez elaboração desses decretos, da liberação dos fluxos de orçamento ao longo do ano. Claro que sempre existiu algum tipo de interferência, mas nunca neste nível atual, que inviabiliza a execução de outras políticas públicas, inclusive de políticas grandes e importantes”.
Como ressonância, os técnicos do MS estariam com dificuldades de executar políticas centrais por falta de verbas. Grazielle David afirma que muitos dos novos recursos que o governo tem anunciado para a gestão da crise da covid-19 são, na verdade, resultado de remanejamento orçamentário.
“Isso significa que tem dinheiro saindo do combate a outras doenças importantes pra lidar com a Covid-19. E tem outras questões ainda. Em uma única ação orçamentária, que é a 21C8, por exemplo, de enfretamento ao coronavírus, dos R$ 34 milhões autorizados, somente R$ 8 milhões foram pagos, e isso em dois meses. É um valor muito pequeno pro enfrentamento de uma pandemia, que requer ações rápidas, imediatas e coordenadas”, destrincha.
Na prática, a falta de execução das rubricas orçamentárias afeta diretamente quem está na ponta do problema, como é o caso de pacientes e profissionais de saúde. A carência de respiradores e equipamentos de proteção individual – EPIs tem sido um dos exemplos de destaque no cenário nacional. No final do mês passado, em audiência na Câmara dos Deputados, o Conselho Nacional de Secretários de Saúde disse aos parlamentares que os EPIs enviados pelo governo federal não atendiam à demanda dos 920 mil trabalhadores que atuam diretamente no combate à pandemia.
A entidade denunciou, por exemplo, que há necessidade total de 21,2 milhões de aventais hospitalares e que o MS distribuiu apenas 674 mil unidades. O mesmo problema tem ocorrido com outros materiais. No caso das luvas de látex, o Conass demanda 222 milhões de pares, mas o Ministério entregou apenas 15,8 milhões. As máscaras de proteção, um dos principais instrumentos de EPI utilizados em unidades de saúde, somam 1,2 milhão entre os materiais que foram endereçados pelo MS, mas o Conselho reclama a necessidade de 15,9 milhões.
“Hoje tem profissional de saúde que entra pra um plantão de 12 horas e recebe um único equipamento pra todo esse tempo. Você consegue imaginar isso? Passar 12 horas com uma única vestimenta de proteção, que talvez inviabilizem eles de irem ao banheiro, de pararem pra comer, e dificultam a proteção contra a contaminação. É tudo muito grave, e isso agrava a crise”, afirma a pesquisadora Graziella David.